Empiema bilateral simétrico y espondilodiscitis: informe de caso
Tovar-Becerra, Andrea Itzel1; García-Hernández, Jorge A1; Sosa-Hernández, Oscar1
Tovar-Becerra, Andrea Itzel1; García-Hernández, Jorge A1; Sosa-Hernández, Oscar1
RESUMEN
PALABRAS CLAVE
empiema bilateral simétrico, espondilodiscitis, tuberculosis extrapulmonar.Introducción
El empiema se define como la presencia de líquido purulento en la cavidad pleural, el cual está asociado en su gran mayoría a infecciones del parénquima pulmonar donde la neumonía representa lo más frecuente; otros factores etiológicos son traumatismos, ruptura esofágica, posterior a cirugía torácica o por infecciones de la columna cervical y torácica.1
La presentación de empiema bilateral es poco frecuente y no existen guías que establezcan el abordaje o manejo sistemático. La evaluación de estos pacientes es desafiante porque el diagnóstico diferencial es amplio e incluyen condiciones tanto benignas como malignas, e incluso potencialmente mortales.2 El empiema se asocia con mayor riesgo de mortalidad y, por lo tanto, requiere de una intervención oportuna y multidisciplinaria.
Se presenta el siguiente caso clínico de empiema bilateral simétrico asociado a espondilodiscitis donde la sintomatología, hallazgos radiológicos y aspectos epidemiológicos (demografía, estrato socioeconómico, desnutrición) se correlacionan para llegar al diagnóstico final de manera oportuna para lograr disminuir la morbimortalidad.
Presentación del caso
Masculino de 60 años de edad, antecedente laboral en industria de materiales químicos y minería, hipertensión arterial sistémica de ocho años de diagnóstico, alcoholismo por 30 años, tabaquismo por 13 años, índice tabáquico 6.5, exposición a biomasa 11 años por tres horas diarias.
Padecimiento de dos meses de evolución con dolor punzante EVA 9/10 en región costal derecha, automedicación con antiinflamatorios no esteroideos (AINE) sin mejoría; agregándose fiebre, astenia, adinamia, hiporexia, aftas orales, pérdida involuntaria de peso (10 kg), diaforesis nocturna, disfagia y tos seca. Una semana previa a su ingreso presentó debilidad en miembros pélvicos con dificultad a la bipedestación e imposibilidad para la deambulación sin alteración de la sensibilidad.
A la exploración física, el paciente se encontró caquéctico, desnutrido, índice de masa corporal (IMC) 18, estetoacústica de tórax, ruidos cardíacos sin alteraciones, área pulmonar se integró en región posterior, síndrome de derrame pleural basal bilateral en 50%, miembros pélvicos hipotróficos, sensibilidad conservada, pero disminución en la movilidad y fuerza, escala de Daniels 2/5 izquierdo y 3/5 en derecho, respectivamente, con incapacidad para la deambulación, miotáticos ++/+++, sin datos de liberación piramidal, resto de la exploración física sin alteraciones.
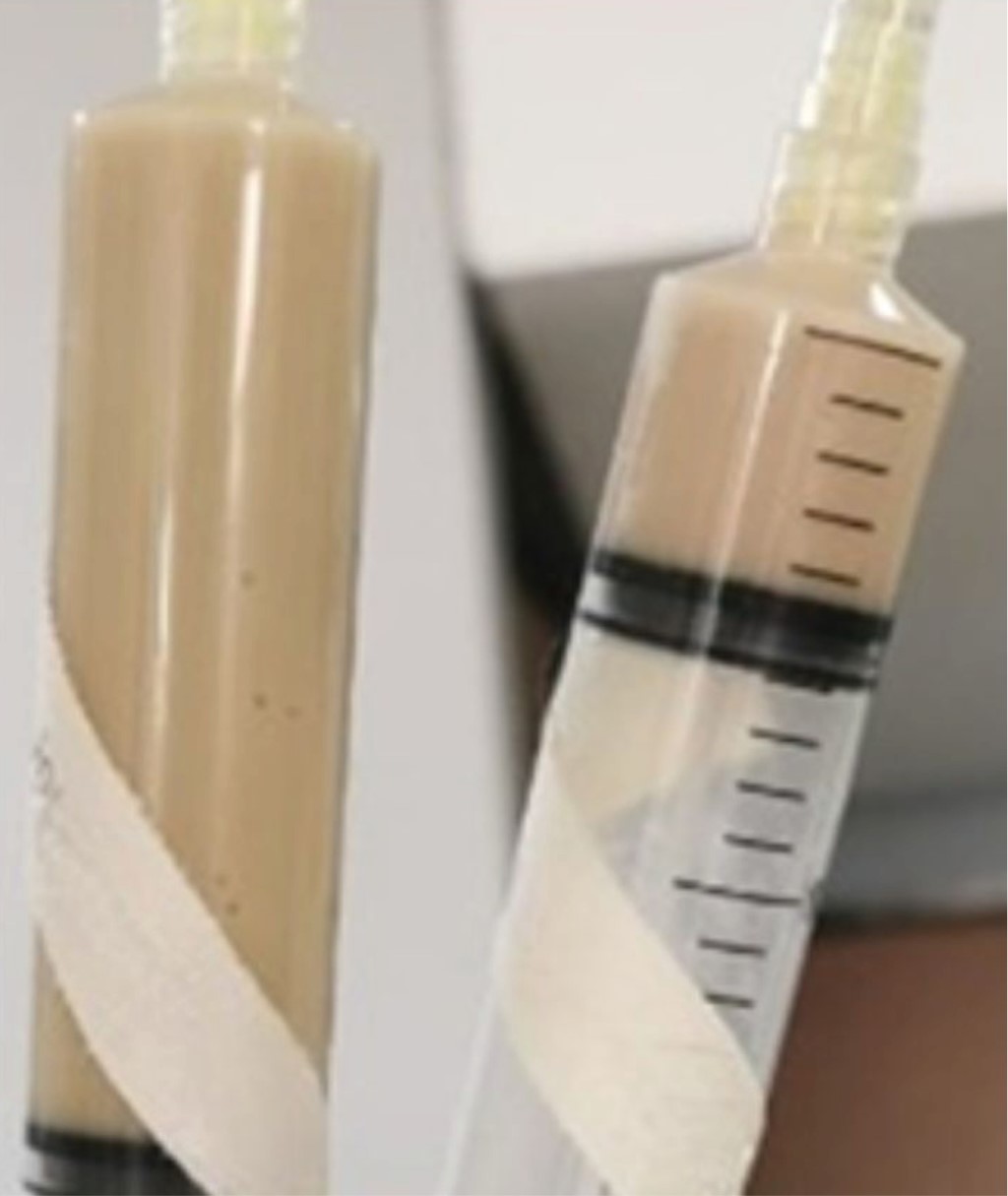
La citometría hemática documentó leucocitosis 20,700 miles/UL a expensas de polimorfonucleares (PMN) 16,170 cél., deshidrogenasa láctica 122 U/L, albúmina 2.4 g/dL, proteína C reactiva de 28.9 mg/dL. Se realizó toracocentesis que reveló líquido purulento fétido (Figura 1) que documentó celularidad 324,000 mm3, polimorfonucleares 81%, mononucleares 19%, eritrocitos 23,500 millón/UL, crenados 45%, no crenados 55%, pH 5, glucosa 45 mg/dL, deshidrogenasa láctica 20,376 U/L, proteínas totales 2.90 g/dL, albúmina 0.05 g/dL, colesterol 387.50 mg/dL, bilirrubina total 0.180 mg/dL.
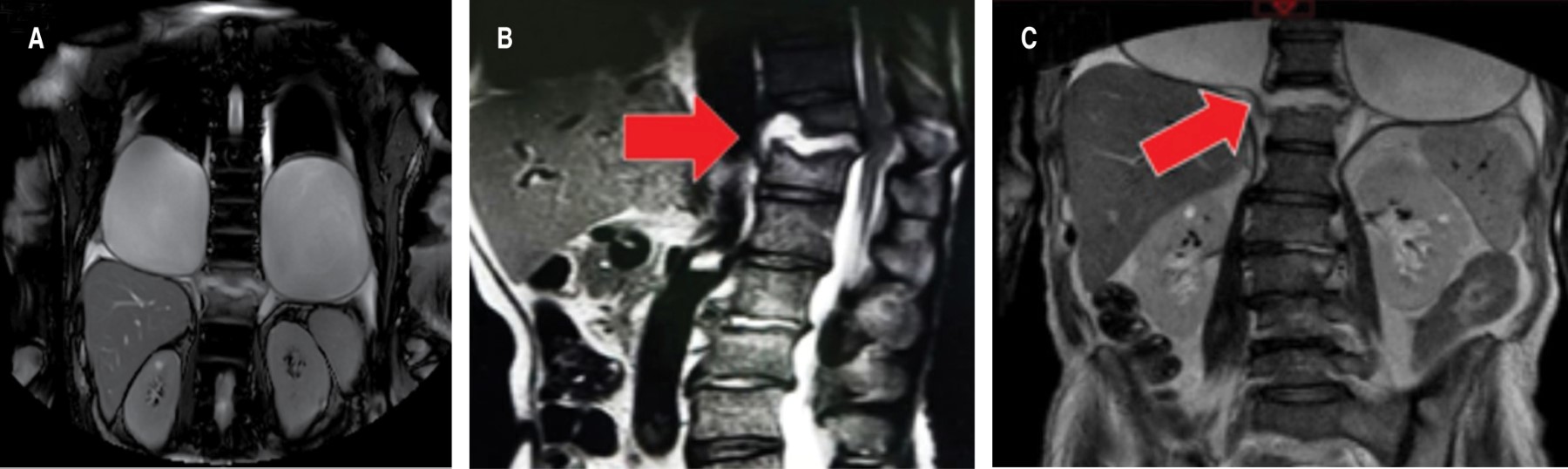
Se realizó resonancia magnética (RM) que documentó, en espacio pleural, imágenes ovales de interior hipointenso en T1, hiperintenso T2 y SPAIR con engrosamiento de pared hasta 11 mm, presentó comunicación con cuerpo vertebral destruido en T12, el cual presentó cambios por espondilodiscitis que condicionó contacto medular y aumento en su amplitud sin cambio en la intensidad (Figura 2).
Reporte histopatológico del líquido pleural: se describe líquido amarilloso-verdoso y fétido; en la descripción microscópica, sobre fondo proteínico y con necrosis, se observan células inflamatorias, linfocitos en cantidad moderada y abundantes neutrófilos. Negativo para neoplasia, inflamación crónica y aguda intensa. Cultivo de líquido pleural negativo. En la tinción de Gram no se observaron formas bacterianas y negativa tinción de Ziehl-Neelsen. Como parte del manejo del empiema se realizó la colocación de sonda endopleural bilateral sin complicaciones, siendo la evolución del paciente no favorable y tórpida, por lo que se comentó el caso con neurocirugía para abordaje de lesión vertebral. Sin embargo, por el estado del paciente no se sometió a procedimiento quirúrgico, se evaluó en conjunto con el Servicio de Epidemiología, el cual, ante las manifestaciones clínicas y los reportes bioquímicos negativos para desarrollo bacteriano y neoplásico, además de los hallazgos de RM, consideró la posibilidad de etiología tuberculosa y se decidió el inicio de tratamiento antituberculoso, presentando mejoría de sus condiciones y disminución de reactantes de fase aguda.
El abordaje neuroquirúrgico para la toma de biopsia de lesión vertebral quedó pendiente para una vez que la condición clínica del paciente lo permitiera.
Discusión
La incidencia del empiema es variable, se reportan 32,000 casos por año en los Estados Unidos (EU); sin embargo, hay reportes con incremento en su frecuencia.3 Está descrito que hasta 40% de los pacientes con neumonía adquirida en la comunidad presentarán derrame pleural; y de éstos, hasta 7% desarrollará derrame paraneumónico complicado o empiema. La causa bacteriana es lo más frecuente; Falguera et al. describieron que, de los 261 pacientes con empiema, 64% eran por cocos grampositivos, 6% gramnegativos, 10% anaerobios y 4% microorganismos atípicos.4
Los factores de riesgo independientes para el desarrollo de empiema incluyen diabetes, inmunosupresión, enfermedad por reflujo gastroesofágico, aspiración e higiene bucal deficiente, abuso de alcohol y drogas por vía intravenosa.4
Nuestro caso reporta una asociación infrecuente de empiema bilateral y espondilodiscitis. El análisis de líquido pleural confirmó características de exudado; aunque los cultivos de líquido pleural no reportaron desarrollo, la citología no documentó células neoplásicas e incluso la búsqueda de BAAR fue negativa. Por condiciones clínicas desfavorables del paciente no fue candidato a toma de biopsia ósea.
En 2021, San Luis potosí, México, ocupó el séptimo lugar a nivel nacional en prevalencia de tuberculosis extrapulmonar (TbE), reportando 82 casos.5 El diagnóstico TbE es complicado y se debe sospechar sobre una base epidemiológica en países de alta prevalencia y/o por falta de respuesta al tratamiento convencional.
La presentación simultánea de tuberculosis vertebral (TbV) con afección pleural es infrecuente, se presenta en alrededor de 2.5% de pacientes.6 Algunos autores han reportado que 10% de las formas extrapulmonares corresponden a tuberculosis osteoarticular, de las cuales hasta la mitad tienen TbV.6 En EU y Europa representa 10-15% y 2-4.7%, respectivamente, de todos los casos de tuberculosis.7 Las vértebras torácicas inferiores y lumbares son los sitios más comunes de afectación.8 Se considera como mecanismo de infección un foco primario a nivel vertebral con diseminación directa por contigüidad a la pleura. Lo anterior sugiere una historia natural atípica de la enfermedad.6
El diagnóstico de TbV es complejo por la baja especificidad de los datos clínicos y paraclínicos, por lo cual debe fundamentarse en la correlación clínica, epidemiológica y hallazgos radiológicos, siendo la resonancia magnética el estudio de elección.9 El retraso en el diagnóstico de la afección vertebral conlleva complicaciones neurológicas entre 30-80% por el involucro de la médula espinal, lo cual incrementa la morbimortalidad.
Teniendo en cuenta lo anterior, se consideró la posibilidad de etiología tuberculosa, fundamentado con base en el comportamiento endémico de esta micobacteria en nuestro país y por la adecuada respuesta y mejoría de la sintomatología con disminución de la respuesta inflamatoria sistémica al tratamiento antituberculoso.
Nuestro caso resalta una presentación inusual de empiema bilateral asociado a espondilodiscitis, donde los hallazgos imagenológicos en un paciente con factores de riesgo que habita en zona endémica para tuberculosis fueron determinantes para considerar el diagnóstico e iniciar un tratamiento específico.
Conclusiones
Se debe considerar a la tuberculosis como un diagnóstico de descarte en casos de empiema en pacientes con o sin factores de riesgo y que habitan en zonas endémicas, sobre todo si se asocia con lesiones vertebrales. El manejo y diagnóstico debe ser multidisciplinario, siendo ésta la justificación del inicio del tratamiento antituberculoso. El apoyo de estudios de imagen permite un diagnóstico y tratamiento oportuno cuyo fin es evitar complicaciones y mejorar la calidad de vida de los pacientes.
Agradecimientos
Al doctor Cuellar por su valiosa participación en la interpretación de estudios de gabinete. A la doctora Helena Rodríguez por sus aportaciones.
AFILIACIONES
1Hospital General de Zona No. 50, Instituto Mexicano del Seguro Social. San Luis Potosí, México.Conflicto de intereses: los autores declaran no tener conflicto de intereses.
REFERENCIAS