Quilotórax secundario a malformación de conducto torácico por síndrome de Klippel-Trénaunay. Reporte de caso
Gámez-Saiz, Ilse1; López-Ocampo, Paris Samahel1; Álvarez-Ramos, Karen1; Sánchez-Zazueta, Eduardo1
Gámez-Saiz, Ilse1; López-Ocampo, Paris Samahel1; Álvarez-Ramos, Karen1; Sánchez-Zazueta, Eduardo1
RESUMEN
El síndrome de Klippel-Trénaunay es un síndrome congénito raro, con una incidencia de 1/100,000 casos por año causado por una mutación somática esporádica en el gen PIK3CA. Se caracteriza por una tríada de malformaciones capilares, crecimiento anormal de tejidos blandos y huesos, normalmente afectando extremidades inferiores y várices en lugares atípicos. La presentación de quilotórax es rara y se han documentado pocos casos con alta recidiva del mismo. El diagnóstico del síndrome de Klippel-Trénaunay se realiza mediante estudio de imágenes para corroborar las malformaciones y estudio genéticos que demuestren la mutación somática. Para realizar el diagnóstico de quilotórax se requiere análisis del líquido pleural con un resultado de triglicéridos mayor de 110 mg/dL. El tratamiento para el quilotórax en el síndrome de Klippel-Trénaunay es multidisciplinario, requiriendo apoyo de nutrición, medicina interna y neumología para manejo de complicaciones, así como de cirugía cardiotorácica para tratamiento definitivo.PALABRAS CLAVE
síndrome de Klippel-Trénaunay, quilotórax, malformaciones linfáticas.Introducción
El síndrome de Klippel-Trénaunay (SKT) es un síndrome congénito raro con una incidencia de 1/100,000 casos por año causado por una mutación en el gen PIK3CA, el cual no tiene predilección de sexo o raza. Se caracteriza por una tríada de malformación capilar, crecimiento anormal de tejidos blandos, huesos y malformación venosa, normalmente afectando extremidades inferiores unilaterales. La presencia de venas embrionarias persistentes representa las malformaciones vasculares principales en pacientes con SKT y puede haber presentación de mancha de vino de Oporto, otras manifestaciones son displasia de cadera y sindactilia hasta en 29% de los casos; las manifestaciones pulmonares debutan con hipertensión pulmonar secundaria a émbolos y derrame pleural, otras afecciones pulmonares son el desarrollo de quilotórax comúnmente secundario a una lesión predisponente o causas no traumáticas, el cual conlleva a una alta morbimortalidad por fuga de líquido linfático del conducto torácico. Para el diagnóstico basta la presencia de quilomicrones con análisis de lipoproteínas y un nivel de triglicéridos de más de 110 mg/dL en el líquido pleural.
Dentro del diagnóstico del SKT, aparte del estudio genético para documentar la mutación del gen, los pacientes deben de ser estudiados con ecografía Doppler e imagen de resonancia magnética (RMI) para descartar fístulas arteriovenosas con flebografía de contraste, y valorar el grado de hipertrofia tisular y el compromiso óseo. El tratamiento es siempre conservador, las medias compresivas pueden ayudar a mejorar el dolor y deformidad de la extremidad afectada, mientras que la escleroterapia se puede usar para tratar ciertas malformaciones. Respecto al quilotórax, de primera instancia se deben de realizar ajustes en la dieta cambiándola a base de triglicéridos de cadena corta y considerar nutrición parenteral; la administración de fármacos como somatostatina puede ser empleada. La cirugía se reserva para casos de falla previa al tratamiento conservador. La FDA (Food and Drug Administration) recién ha aprobado el uso de "alpelisib" un inhibidor de quinasa, que genera alteraciones en el ciclo celular, especialmente sobre la mutación PIK3CA. Las principales causas de mortalidad son los eventos trombóticos a nivel pulmonar, cerebral e infecciones.1-3
Caso clínico
Paciente masculino de 36 años de edad con antecedentes patológicos de SKT diagnosticado a la edad de tres años mediante estudio genético y angiorresonancia complementaria a la exploración física; antecedentes de hemangioblastoma en el año 2000 tratado con radioterapia, y amputación supracondílea en 2014 por trombosis arterial.
Inició su padecimiento actual con disnea a mínimos esfuerzos, tos no productiva, no cianosante, disneizante, exacerbada con cambios de posición; acude a unidad privada donde se realiza diagnóstico de derrame pleural con apariencia macroscópica "lechosa". Es valorado por el área de Neumología en nuestra unidad, la cual realiza colocación de sonda endopleural con un drenaje total de 1,500 cm3 de líquido de las mismas características; posteriormente, es ingresado para abordaje de quilotórax, el cual fue drenado nuevamente a las dos semanas.
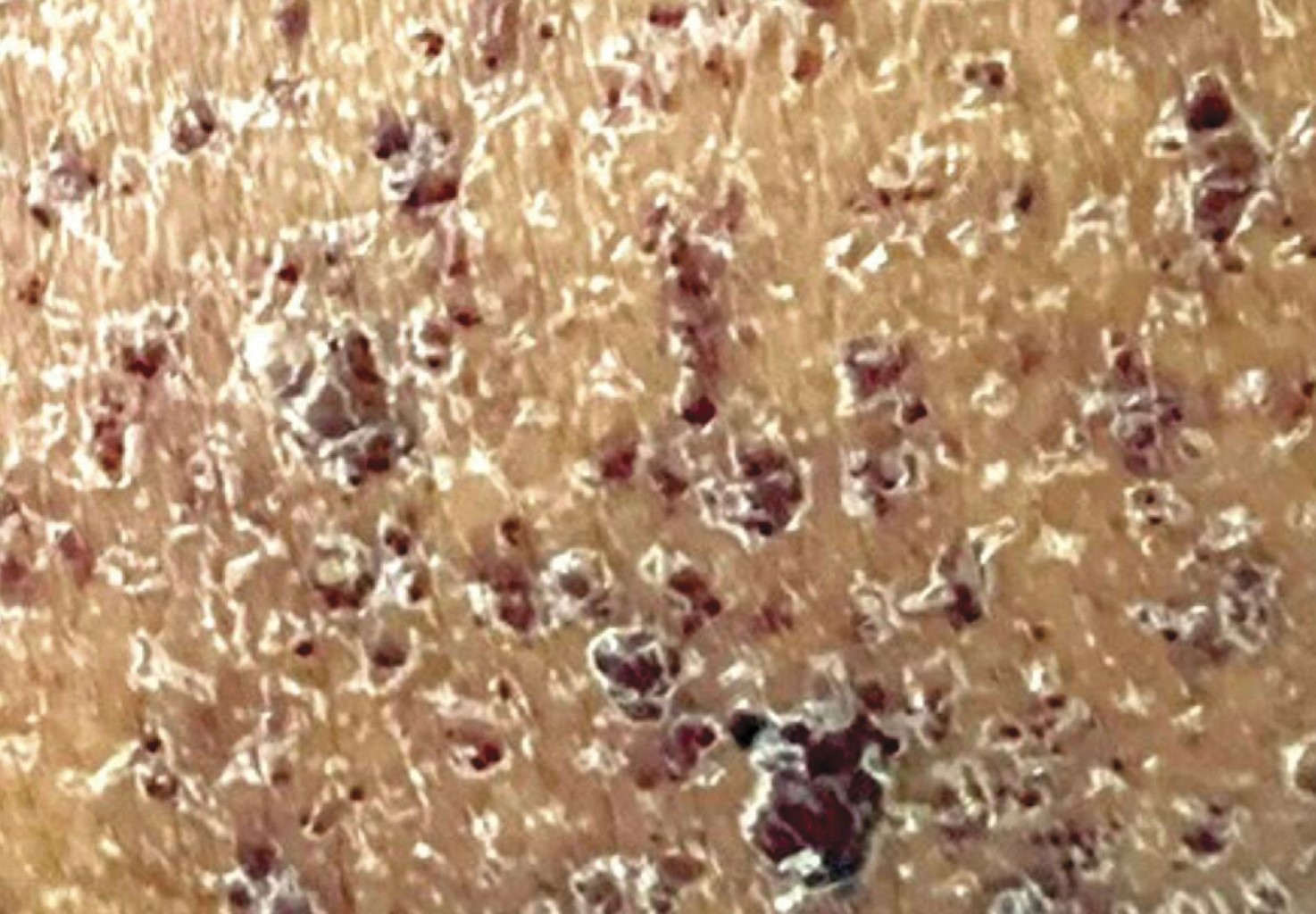
Dentro de la exploración física destacaba una dermatosis diseminada en flanco derecho, región glútea y muñón en miembro pélvico derecho, constituida por una placa de neoformaciones vasculares, no confluentes, de color vino, de no más de 0.5 cm, sobreelevadas, bien delimitadas, con zonas de descamación fina no pruriginosas (Figura 1). Además de linfaestasis e hipertrofia importante de la extremidad izquierda inferior con textura leñosa y con extensión a región escrotal. Resto de la exploración solamente con presencia de síndrome pleuropulmonar de derrame pleural.
Dentro de los estudios de laboratorio, líquido pleural de color blanco, aspecto lechoso, turbio, red de fibrina positiva, pH 8.5, densidad 1.020 mosm/kg, glucosa 123 mg/dL, deshidrogenasa láctica 109 ui/mL, proteínas 4.3 gr/dL, albúmina 2.6 gr/dL, colesterol 93 mg/dL, triglicéridos 2,997 mg/dL, amilasa 51 ui/L. Laboratorios generales durante su estancia con hemoglobina 9 gr/dL; leucocitos 7,000 mm3; plaquetas 650,000 mm3; urea 44 mg/dL; creatinina 1.3 mg/dL; glucosa 120 mg/dL; sodio 140 mEq; potasio 3.4 mEq; Cl 100 mEq; colesterol 210 mg/dL; triglicéridos 158 mg/dL.
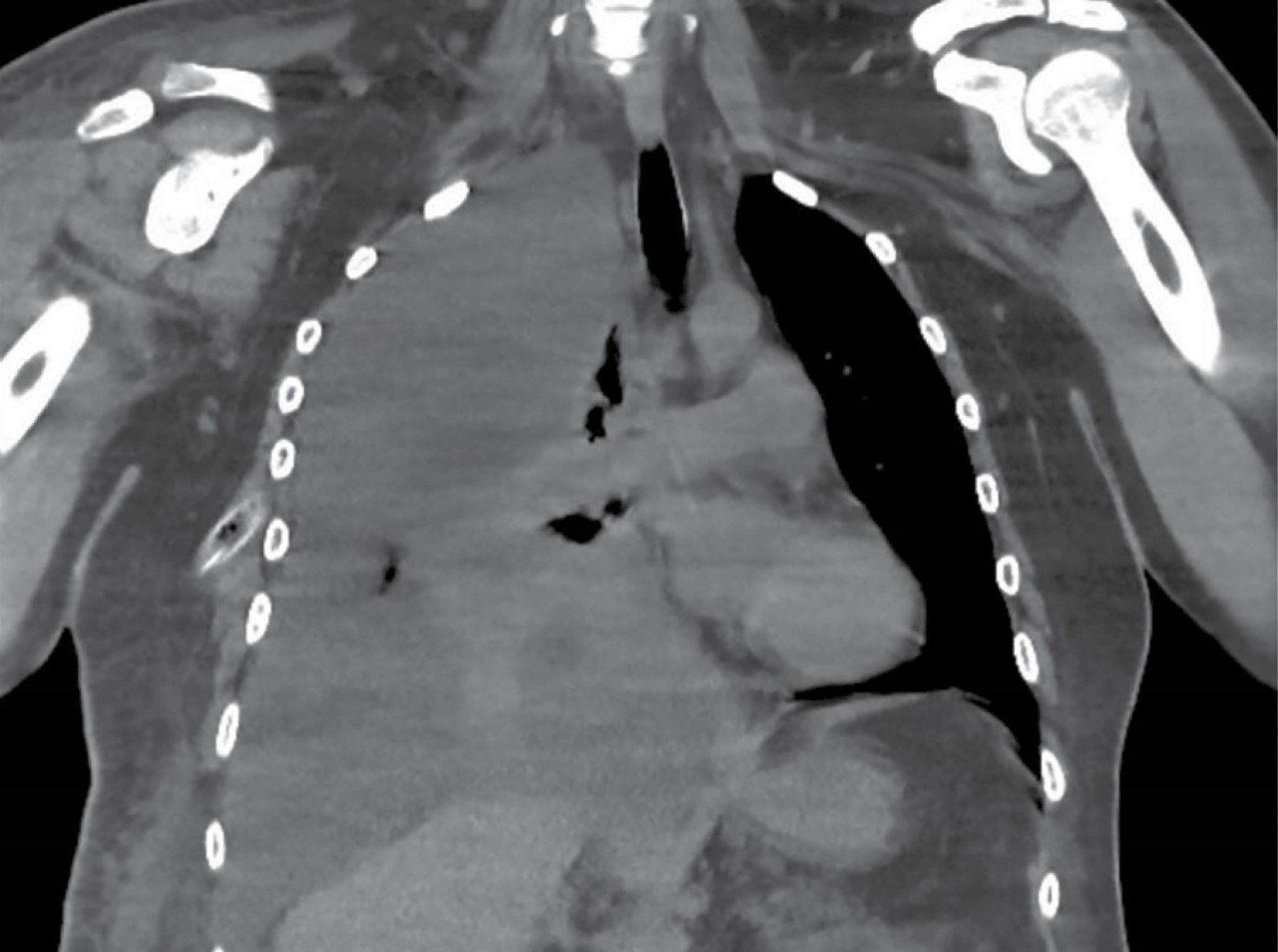
Se realizó tomografía computada simple de tórax con hallazgos de colapso pulmonar, derrame pericárdico leve, así como ganglios reactivos mediastinales (Figura 2). Se inició ajuste de dieta a base de triglicéridos de cadena larga por dos meses para disminuir la producción de quilotórax, manejo con octreótide 600 μg diarios por dos semanas y posteriormente con nutrición parenteral al no presentar mejoría. A las tres semanas se agrega salida de material purulento por sonda de drenaje pleural; se opta por manejo con aseo quirúrgico y ligadura de conducto torácico en bloque con decorticación pleural derecha por parte del Servicio de Cirugía de Tórax. Se evidenció derrame pleural de quilo aproximadamente de tres litros con presencia de adherencias laxas entre pleura parietal y visceral, engrosamiento pleural variable desde 2 hasta 5 mm y un conducto torácico dilatado de aproximadamente 7 mm. Posterior al procedimiento con éxito y adecuada reexpansión, se procedió a realización de pleurodesis química con yodopovidona en tres ocasiones a lo largo de su hospitalización.
Una semana posterior al evento quirúrgico, con nueva formación de quilotórax pasó a reintervención en cirugía cardiotorácica; se realiza drenaje, decorticación y ventana pericárdica, se vuelve a ligar conducto torácico aberrante. Como complicación presentó seroma de sitio quirúrgico, mismo que se drenó mediante colocación de sistema drenovac; sin embargo, tuvo datos de infección en sitio de inserción de sonda con resultado positivo para Acinetobacter baumannii. El paciente continuó con estabilización y mejoría de cantidad de derrame pleural en controles tomográficos y radiográficos, así como remisión de la infección. Se realizó terapia de rehabilitación pulmonar y fue egresado a su domicilio sin recurrencia del quilotórax.
Discusión
Las manifestaciones linfáticas son vistas comúnmente en pacientes con SKT en las extremidades inferiores, mientras que en las torácicas se ha encontrado sólo un caso de un paciente masculino joven con enfermedad pulmonar, derrame pleural y pericárdico bilateral. Las malformaciones en el tórax se encuentran comúnmente en la retropleura y la afectación de la pared torácica posterolateral puede desencadenar fuga de quilo causando quilotórax. Se llevó a cabo una búsqueda amplia encontrando sólo un caso de SKT con presencia de quilotórax recurrente, en el cual se realizó un drenaje con videotoracoscopia dirigida con múltiples áreas de fuga del conducto torácico; se realizó una biopsia por escisión en la pleura posterior, pero inadvertidamente provocó abundante fuga de quilo que requiere presión mecánica prolongada con uso adicional de adhesivos quirúrgicos (BioGlue®) y hemostáticos absorbibles (SURGICEL®) para el control. Se realizó una ablación con PlasmaJet de la pleura parietal, se llevó a cabo en un intento de secar y sellar superficies restantes junto con pleurodesis con talco. Debido a la patogenia de la enfermedad, el drenaje sintomático suele fallar, y el tratamiento definitivo se debe de instaurar por el riesgo aumentado de inmunosupresión y desnutrición. No se recomienda la ligadura del conducto torácico, principalmente por la sobreexpresión de colaterales linfáticas debida al posible reflujo de quilo hacia la parte inferior del cuerpo. En casos de fugas importantes, los modernos hemostáticos locales pueden ser eficaces y deben utilizarse en lugar de técnicas de cauterización; en el quilotórax, la dieta restringida es útil para disminuir la producción del mismo, la octreótida reduce el volumen y la duración del drenaje de manera más rápida que con sólo el manejo convencional; sin embargo, aún se desconoce la duración óptima del tratamiento para evaluar la respuesta. Existen reportes en pacientes neonatos de sirolimus para quilotórax refractario, con único efecto adverso de elevación de enzimas hepáticas. La concentración sérica objetivo es de 10-15 ng/mL con un tiempo medio de respuesta de 25 días.1,4-6
Conclusiones
La relevancia e importancia de la difusión de este caso, es el hecho de prevención secundaria de comorbilidades que pueden presentar, y la alta tasa de recurrencia de las lesiones. Nuestro paciente ya contaba con el diagnóstico de la enfermedad, pero se desconocía la prevalencia del desarrollo del quilotórax como una manifestación de la enfermedad de base. Como se mencionó previamente, no existen más de cuatro casos reportados sobre el mismo en la literatura y sobre su tratamiento; por lo que cada caso debe especificarse y adaptarse sobre las opciones de tratamiento que tengan en cada unidad médica. Afortunadamente nuestro paciente se encuentra asintomático y sin recidiva. Importante es considerar que presentan múltiples hospitalizaciones y alto riesgo de inmunosupresión e infección, debido a las mismas intervenciones, hospitalizaciones o por el proceso inflamatorio y crónico de base.
AFILIACIONES
1Unidad Médica de Alta Especialidad, Hospital de Especialidades No. 2 "Lic. Luis Donaldo Colosio Murrieta", Centro Médico Nacional del Noroeste, Instituto Mexicano del Seguro Social. Ciudad Obregón, Sonora, México.Conflicto de intereses: los autores declaran no tener conflicto de intereses.
REFERENCIAS
Mayer N, Perikleous P, De Rome K, Zhang YZ, Nicholson AG, Anikin V. A rare manifestation of Klippel-Trénaunay syndrome with bilateral chylothorax requiring surgical management—a case report. Curr Chall Thorac Surg [Internet]. 2022 Aug [cited: 2022 Aug 25];4:31-31. Available from: http://dx.doi.org/10.21037/ccts-20-111