Introducción
Diferentes comorbilidades y factores de riesgo se han asociado con una mayor probabilidad de infección por coronavirus 2 del síndrome respiratorio agudo grave (SARS-CoV-2) y con el desarrollo de formas graves de la COVID-19 (Tabla 1). Además, se ha observado que estos factores pueden contribuir a la aparición de síntomas persistentes después de la infección aguda, conocidos como long COVID-19 y síndrome post-COVID-191,2,11.
Tabla 1. Comorbilidades y factores de riesgo asociados a infección por SARS-CoV-2
| Comorbilidad/factor de riesgo | Diagnóstico positivo a COVID-19 | Enfermedad grave | Mortalidad |
|---|---|---|---|
| Sexo H:M1,2–5 | – | – | 2.8:1.7 OR: 1.69 (1.65-1.73) |
| Diabetes mellitus (prevalencia, %)1,3–5 | 9-65% | 16.8-29.1% OR: 3.12 IC 95%: 1.0-9.75 |
24.9% RR: 1.95 (1.41-2.49) |
| Enfermedad cerebrovascular: – Hipertensión arterial sistémica1,2–5 (prevalencia, %) |
8.0% 14.3% IC 95%: 6.6-28.42 |
26.46% 47.65% OR: 1.97 IC 95%: 1.40-2.77 |
RR: 2.14 (1.66-2.63)2 25.2% 47.9% |
| Enfermedad cerebrovascular2 | RR: 2.43 (2.15-2.72)2 | ||
| Enfermedades respiratorias: – EPOC1,3–5 (prevalencia, %) |
3.7% | 17.28-25.4% OR: 6.42 IC 95%: 2.44-16.9 |
RR: 1.98 (1.48-2.47)2 10.9% |
| Obesidad6,7 | OR: 1.50 IC 95%: 1.37-1.63 |
OR: 1.54 IC 95%: 1.33-1.78 |
OR: 1.14 IC 95%: 1.04-1.26 |
| Trombosis venosa8 profunda TEP11 (prevalencia, %) |
30% 18% |
– | – |
| Insuficiencia renal aguda9 (prevalencia, %) | 10.6% | – | OR: 11.05 IC 95%: 9.13-13.36 |
| Cáncer2 | RR: 1.84 (1.24-2.43) | ||
| Tabaquismo1,3,4,5,10 Fumadores activos Exfumadores |
– 6.98% – |
OR: 1.96 IC 95%: 1.36-2.83 – OR: 3.29 IC 95%: 1.51-7.18 |
OR: 1.18 (1.13-1.22)2 – – |
COVID-19: enfermedad por coronavirus 2019; EPOC: enfermedad pulmonar obstructiva crónica; IC 95%: intervalo de confianza del 95%; OR: odds ratio; RR: riesgo relativo; SARS-CoV-2: coronavirus 2 del síndrome respiratorio agudo grave; TEP: tromboembolia pulmonar.
La presencia de comorbilidades no solo incrementa el riesgo de infección, sino también la probabilidad de obtener una prueba PCR (reacción de cadena de polimerasa) positiva y de desarrollar anticuerpos, incluso en ausencia de síntomas. Dependiendo del tipo de comorbilidad, el riesgo puede variar: infección sintomática sin neumonía, necesidad de hospitalización, ventilación mecánica o muerte. Asimismo, ciertas comorbilidades pueden favorecer la aparición de complicaciones adicionales como tromboembolia o insuficiencia renal aguda. Se estima que aproximadamente el 40% de las personas que desarrollan infección por SARS-CoV-2 presentan al menos una comorbilidad, y entre quienes fallecen, alrededor del 74% tenía alguna condición preexistente1.
Fisiopatología de la infección por SARS-CoV-2
El SARS-CoV-2 es un virus que infecta a las células epiteliales alveolares por la vía de la enzima convertidora de la angiotensina 2 (ECA2). Este receptor ECA2 actúa como un sitio de unión para la proteína S del virus SARS (SARS-CoV). La proteína S modificada del SARS-CoV-2 presenta una afinidad significativamente mayor por la ECA2, con una probabilidad de unión entre 10 y 20 veces superior a la observada en la proteína S del anterior SARS-CoV.
La ECA2 se encuentra ampliamente distribuida en diversos órganos, incluyendo corazón, sistema vascular, riñones, pulmones y colon, entre otros. Durante la infección por SARS-CoV-2, la expresión de ECA2 en las células epiteliales alveolares disminuye, lo que conlleva un aumento en los niveles de angiotensina II. Este incremento favorece la contracción muscular vascular, la proliferación celular, la inflamación y la disfunción endotelial3,4. Asimismo, la replicación viral produce un desequilibrio en la respuesta inmunitaria mediada por los linfocitos T de ayuda tipo 1 y 2, lo que puede desencadenar la denominada «tormenta de citocinas»3.
Comorbilidades e incremento en desenlaces adversos
Muchas de las comorbilidades en pacientes con COVID-19 se caracterizan por generar procesos inflamatorios crónicos. Por ejemplo, en pacientes con enfermedades cardiovasculares y cerebrovasculares se observa daño vascular persistente, mientras que en la EPOC se produce un deterioro del epitelio alveolar. Estos factores, al combinarse con el proceso agudo de la infección por SARS-CoV-2, aumentan significativamente el riesgo de complicaciones3.
La aparición de complicaciones durante la infección por SARS-CoV-2 depende de diversos factores, entre ellos, el tipo de comorbilidad, la edad, el tipo de fármacos utilizados (p. ej., antiinflamatorios no esteroideos [AINE] y fármacos nefrotóxicos, entre otros), la carga viral y la integridad de los mecanismos de defensa del huésped.
La mayoría de las comorbilidades generan un estado en el que los mecanismos de defensa se encuentran disminuidos5.
La integridad de la mucosa respiratoria, el funcionamiento del mecanismo mucociliar y en general de los sistemas de defensa innata constituyen la primera línea de protección en personas con exposición previa. Estos mecanismos innatos podrían verse reforzados por la inmunidad adaptativa, a través de anticuerpos y linfocitos previamente sensibilizados por vacunación, infección previa o la administración exógena de anticuerpos. En casos de inmunosupresión, es esperable una mayor replicación viral durante las fases iniciales de la infección, lo que puede traducirse en un mayor grado de daño tisular y complicaciones clínicas más graves.
La edad se ha identificado como uno de los factores predictivos más importantes de complicaciones graves y mortalidad por COVID-196; y a mayor edad, mayor número de comorbilidades y peores desenlaces. No obstante, diversos modelos estadísticos han permitido distinguir el efecto independiente de la edad y el de las comorbilidades. La tasa de infección por SARS-CoV-2 se triplica después de los 18 años de edad; la tasa de hospitalización se incrementa hasta 15 veces a partir de los 40 años, y la mortalidad es 45 veces mayor en personas mayores de 30 años3.
En bases de datos como la de COVID-19 en México se ha observado un efecto aditivo de las comorbilidades, es decir, el número de comorbilidades es un predictor robusto de mortalidad (Fig. 1). Por ejemplo, los pacientes con enfermedad grave presentaban con mayor frecuencia al menos una comorbilidad: hipertensión arterial (odds ratio [OR]: 2.36), enfermedades respiratorias (OR: 2.46) y enfermedades cardiovasculares (OR: 3.42)6. Asimismo, la edad también se ha asociado con mayor riesgo de desarrollar síndrome post-COVID-19, con un OR 1.21 (intervalo de confianza del 95% [IC 95%]: 1.11-1.33)11.
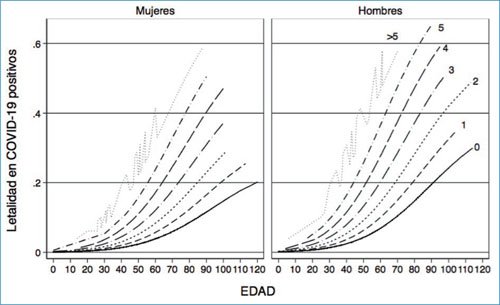
Figura 1. Asociación entre letalidad y número de comorbilidades en pacientes con infección por coronavirus 2 del síndrome respiratorio agudo grave (SARS-CoV-2) en México.
Pertenecer al sexo masculino se ha asociado con un mayor riesgo de requerir admisión en unidades de terapia intensiva, con un OR de 1.55 (IC 95%: 1.02-2.36)12, así como un incremento en el riesgo de mortalidad3. Las mujeres parecen tener una menor susceptibilidad ante la infección grave por SARS-CoV-2, atribuida a la influencia de las hormonas sexuales, las cuales desempeñan un papel importante tanto en la inmunidad innata como en la adaptativa3. Sin embargo, esta tendencia se invierte en el caso del síndrome post-COVID-19, donde el sexo femenino ha mostrado un mayor riesgo, con un OR 1.56 (IC 95%: 1.41-1.73) según una revisión sistemática11.
La asociación entre obesidad e infección por SARS-CoV-2, así como su impacto negativo en el pronóstico clínico, se ha documentado en diversos estudios2,5,13. La presencia de obesidad incrementa el riesgo de obtener una prueba PCR positiva para SARS-CoV-2, con un OR 1.50 (IC 95%: 1.37-1.63); además, a mayor índice de masa corporal (IMC), mayor es la probabilidad de un resultado positivo. De igual forma, la obesidad se ha asociado con un mayor riesgo de hospitalización y de ingreso a unidades de cuidados intensivos, con un OR 1.54 (IC 95%: 1.33-1.78) y 1.48 (IC 95%: 1.24-1.77), y mayor riesgo de morir, con un OR de 1.14 (IC 95%: 1.04-1.26)8.
La enfermedad coronaria, el evento vascular cerebral y la insuficiencia cardiaca presentan una incidencia hasta 2-3 veces mayor en pacientes que requirieron ingreso a unidad de cuidados intensivos, y se ha reportado una mortalidad de hasta el 10.5% en sujetos con estas comorbilidades1,5.
De igual forma, la presencia de diabetes mellitus se ha asociado con un incremento significativo en la mortalidad en pacientes con infección por SARS-CoV-2, como lo evidencia un reciente metaanálisis que reporta un riesgo relativo (RR) de 1.95 (IC 95%: 1.41-2.49). En el caso de las enfermedades pulmonares, se ha observado un comportamiento similar, con un mayor riesgo de mortalidad (RR: 1.98; IC 95%: 1.48-2.47)2.
Se ha identificado que la presencia de ciertas comorbilidades incrementa el riesgo de desarrollar una infección de mayor gravedad por SARS-CoV-2, con un nivel de evidencia alto y consistente. Entre ellas se incluyen: la enfermedad renal crónica, la enfermedad pulmonar obstructiva crónica (EPOC), la insuficiencia cardiaca, la enfermedad arterial coronaria, cardiomiopatías, la obesidad, el embarazo, el tabaquismo, el trasplante de órgano sólido y la diabetes mellitus tipo 21,8. Por otro lado, las comorbilidades asociadas con un mayor riesgo de contagio después del contacto con un caso confirmado incluyen la hipertensión arterial sistémica, las enfermedades respiratorias crónicas, la diabetes y las enfermedades cerebrovasculares9.
Entre las comorbilidades descritas como factores de riesgo para desarrollar síndrome post-COVID-19 se incluyen la enfermedad isquémica, la inmunosupresión, la diabetes, la EPOC, la ansiedad, depresión y asma, y haber requerido hospitalización durante la infección aguda. Por otro lado, un factor protector para el desarrollo del síndrome post-COVID-19 es haber recibido dos dosis de vacunación contra COVID-1911.
La incidencia de trombosis venosa profunda también se incrementa en el contexto de la infección por SARS-CoV-2, y se ha asociado principalmente con la edad avanzada y un mayor IMC. Este fenómeno se atribuye, en gran parte, a una trombofilia por desregulación del sistema hemostático, así como a la inmovilidad prolongada en muchos pacientes. Estudios anatomopatológicos han demostrado una mayor prevalencia de trombosis y microangiopatía en pacientes con infección por SARS-CoV-2 en comparación con aquellos con influenza H1N114.
Por otro lado, la enfermedad renal crónica representa un factor de riesgo significativo que influye de manera más determinante en la mortalidad que el número total de comorbilidades presentes5,15,16. Diversas revisiones sistemáticas han estimado un aumento en el riesgo de mortalidad en pacientes con afección renal2. El mecanismo de lesión se atribuye, en parte, al daño directo sobre las células renales intrínsecas; ya que el SARS-CoV-2 actúa como un virus citopático. Las células epiteliales de los túbulos proximales renales presentan una alta expresión del receptor ECA2, lo que favorece la unión del virus a este tipo de celular y contribuye a una mayor lesión renal15.
Tabaquismo, vapeo y la presencia de comorbilidades
El consumo de nicotina, independientemente de su forma, ya sea por medio de cigarros combustibles, vapeadores o dispositivos de tabaco calentado, representa un riesgo significativo para los sistemas pulmonar y cardiovascular17. Se ha observado que la nicotina, administrada tanto por medio de cigarros combustibles como de dispositivos electrónicos, provoca un aumento de la presión arterial sistólica y diastólica, de la presión de pulso periférico y de la frecuencia cardiaca18. A largo plazo, estas modificaciones inducidas por la exposición continua a la nicotina pueden provocar daños permanentes en la función cardiovascular especialmente en sujetos predispuestos o con enfermedades preexistentes.
Diversos mecanismos asociados al consumo de tabaco contribuyen al desarrollo de estos efectos, entre ellos, se incluye el aumento de la frecuencia cardiaca y de la contractilidad del miocardio, la inflamación, la disfunción endotelial, la formación de trombos y la reducción de los niveles séricos de colesterol unido a lipoproteínas de alta densidad (c-HDL). Estas alteraciones también incrementan el estrés oxidativo y la inflamación sistémica19. En el caso del uso de los cigarros electrónicos o vapeadores, se suma una respuesta inflamatoria aguda provocada por varios de los aditivos presentes en estos dispositivos, como por ejemplo propilenglicol, glicerina y saborizantes.
Por ello, la asociación entre el tabaquismo y el desarrollo de enfermedades cardiovasculares ha sido ampliamente descrita en la literatura19,20, mismo que también ha sido observado con el uso de dispositivos electrónicos21. Más aún, estudios recientes muestran que la reducción en el consumo de tabaco, y más aún, la cesación tabáquica, tienen impacto en la disminución del riesgo de comorbilidades y muerte20,22,23.
Tabaquismo, vapeo y COVID-19
Se han identificado diversas vías de señalización celular y genes que se ven implicados tanto por el consumo de nicotina, ya sea mediante cigarro convencional, cigarros electrónicos u otras formas de administración de nicotina, como por la infección por SARS-CoV-2 y la progresión de la enfermedad24. Los receptores ECA2 están regulados positivamente en el epitelio de las vías respiratorias de personas fumadoras, especialmente en la superficie de los neumocitos pulmonares tipo II25 con una mayor expresión del gen ACE (ECA) en muestras de fumadores en comparación con personas que nunca han fumado, y con una expresión aumentada del receptor ECA2 en pulmones de fumadores con EPOC por inmunohistoquímica26. La pérdida de la homeostasis previamente mencionada y la facilidad de unión de la proteína S de SARS-CoV-2 al epitelio derivado del incremento en la expresion de receptores ECA2 conlleva un mayor riesgo para desarrollar una infección viral como la del SARS-CoV-210.
Un estudio retrospectivo de casos y controles, basado en registros médicos electrónicos de 73,099,850 pacientes, de los cuales 12,030 presentaban un diagnóstico confirmado de COVID-19, reportó que aquellos pacientes con un diagnóstico reciente de trastorno por uso de sustancias presentaban un riesgo significativamente mayor de contraer COVID-19 (OR ajustado: 8.699; IC 95%: 8.411-8.997; p < 10–30), siendo particulamente elevado en el caso del consumo de tabaco (OR ajustado: 8.222; IC 95%: 7.925-8.530; p < 10−30)27. Asimismo, se evidenció en un metaanálisis un mayor riesgo de mortalidad en sujetos con antecedentes de tabaquismo en comparación con aquellos que nunca fumaron, con un OR de 1.18 (IC 95%: 1.13-1.22)2, así como un mayor riesgo de desarrollar síndrome post-COVID-19 en sujetos fumadores que en nunca fumadores11.
En particular, los usuarios duales, es decir, aquellos que consumen tanto tabaco convencional como cigarrillos electrónicos, presentan un riesgo de infección y progresión de la COVID-19 hasta un 30% mayor en comparación con los no consumidores28,29. Se ha documentado supresión de la actividad de los genes involucrados en la respuesta inmunitaria e inflamatoria en las células nasales en vapeadores30. De igual forma fumar y/o vapear incrementan el estrés oxidativo y la respuesta inflamatorias pulmonar que hacen que los fumadores/vapeadores sean más susceptibles a infecciones bacterianas y virales31.
Vapear se ha encontrado cada vez más involucrado con el desarrollo y exacerbación de enfermedades pulmonares. El EVALI, lesión pulmonar asociada al uso de cigarrillos electrónicos o productos de vapeo, se caracteriza por lesión pulmonar aguda, neumonitis fibrinosa aguda, daño alveolar difuso o neumonía acompañado de bronquiolitis32,33 y aumenta el riesgo entre los vapeadores a complicaciones de COVID-19. La desregulación de lípidos en las vías respiratorias de los usuarios de sistemas electrónicos de administración de nicotina (electronic nicotine delivery systems [ENDS]) podría hacerlos más propensos a la infección por SARS-CoV-234. Por ello es importante fortalecer la evidencia de que vapear afecta directamente al sistema inmunitario y daña la salud35.
Gaiha et al. también identificaron la asociación entre el tabaquismo juvenil, el uso de cigarros electrónicos y la COVID-19. Reportaron que el vapeo y el uso dual de cigarros convencionales y cigarros electrónicos, siendo el patrón de uso más común, estaba asociado con una mayor probabilidad de ser diagnosticado con COVID-19 y experimentar síntomas. El diagnóstico de COVID-19 fue cinco veces más probable entre los que alguna vez usaron cigarros electrónicos y 6.8 veces más probable entre usuarios duales de los últimos 30 días. Además, los síntomas fueron 4.7 veces más probables entre los usuarios duales de los últimos 30 días (Tabla 1)36.
Conclusiones
La identificación de los factores asociados a una mayor incidencia de infección y al desarrollo de formas graves de la enfermedad resulta fundamental para el diseño de programas y estrategias específicas de salud pública. Esas acciones permiten reducir tanto la incidencia como el mal pronóstico y la mortalidad asociada. El tabaquismo, reconocido como una enfermedad con múltiples efectos negativos sobre la salud, debe considerarse un factor de riesgo relevante en el contexto de la COVID-19, ya que incrementa la probabilidad de complicaciones y desenlaces adversos.
Financiamiento
El presente trabajo no recibió financiamiento alguno.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Consideraciones éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad, consentimiento informado y aprobación ética. El estudio no involucra datos personales de pacientes ni requiere aprobación ética. No se aplican las guías SAGER.
Declaración sobre el uso de inteligencia artificial. Los autores declaran que no utilizaron ningún tipo de inteligencia artificial generativa para la redacción de este manuscrito.